ラッサ熱
更新作業中のため、ページの一部に古い情報が含まれる場合があります。
ラッサ熱は西アフリカ一帯にみられる急性ウイルス感染症であり、いわゆるウイルス性出血熱4疾患の一つである。“ラッサ”とは1969年に最初の患者が発生した村の名に由来する。ラッサウイルス(Lassa virus)はアレナウイルス科に属し、自然宿主は西アフリカ一帯に生息する野ネズミの一種であるマストミス(Mastomys natalensis)である。当初は集団発生としては主に院内感染がみられたが、1970年代(72~74年頃)にウイルスが分離され性状が分かり、伝播経路が判明してからは、ナイジェリアを除き院内感染は激減した。米国厚生省のCDCが西アフリカ最西端のシエラレオネに調査研究基地を置き、1976年以来20年間にわたって調査した結果、致死率は感染者の1~2%であることも疫学的に判明した。本症の非流行地への輸入例は現在まで23例みられる。
18例目としては、わが国でシエラレオネから帰国した人に1987年3月ラッサ熱が発症したが、幸い回復した。19例目は米国で、1989年1月ナイジェリアからの帰国者において死亡6時間前に診断が確定された。2000年にはシエラレオネから英、ドイツ、オランダに各1例、ナイジェリアからドイツに1例の計4例の輸入例があった。
ウイルス性出血熱とは?
ウイルス性出血熱と定義される疾患は4種あり、ラッサ熱、マールブルグ病、エボラ出血熱、クリミア・コンゴ出血熱である。ウイルス性出血熱の特徴はウイルスがヒトに感染し、皮膚や内臓に出血を生ずるところにある。
さらに、さらに、(1)その病因ウイルスはかなり限られた地域―すなわちアフリカのサハラ砂漠以南―に存在する(ただし、クリミア・コンゴ 出血熱はアフリカ以外にも広く分布する)、(2)臨床的に突発的な発熱、頭痛、咽頭痛を主症状とし、重症インフルエンザ様症状を呈するが、重症化すると出 血(吐血、下血)によりしばしば死に至る、(3)感染者や患者の血液や体液、排泄物によりヒトからヒトへ感染が伝播する。したがって、院内感染や家族内感 染を生じ、しばしば予期せぬ事態が発生する、などの特徴があるが、(3)が最も重要であり、これにより他の出血性のウイルス性疾患と区別される(表1)。

表1.ウイルス性出血熱と出血を生ずるウイルス病
疫学
ラッサ熱は、ウイルスを保有するマストミスが生息するナイジェリアからシエラレオネ、ギニアに至るアフリカ一帯、および中央アフリカ共和国などで局地的流行状態にあり、それらの地域でラッサウイルスを有するマストミス、患者、感染者(抗体陽性者)がみられる(図1)。年間20~30万人程の感染者があると推定されている。
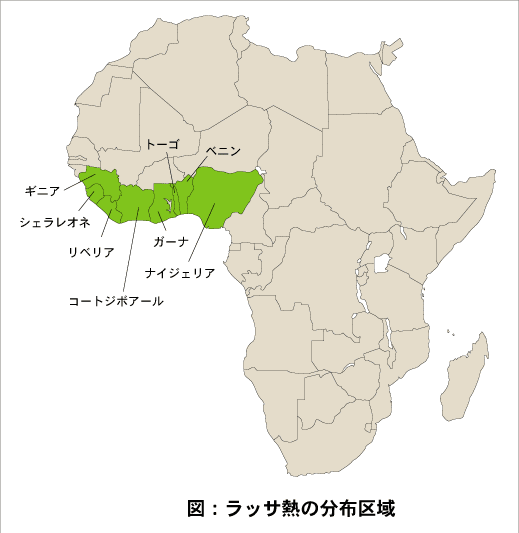
図1.ラッサ熱の分布区域
シエラレオネの15カ村の調査では抗体保有率は8~52%で、純農村型村落で高く、外部との交流の多い地域では低い。また、都市ではみられない。抗体保有率は年齢と共に上昇し、50歳代でピークに達する。マストミスのウイルス保有率も村落により異なり、0~80%である。マストミスの生息状態、ヒトでの感染率からみて、ラッサ熱は西アフリカ一帯の日常生活に密着した風土病ともいえる疾患である。シエラレオネ以外の国ではCDCが実施したような詳細な調査はなく、実態は不明である。ナイジェリアでは1989年、1992年と院内感染で多数の感染者と死亡者が発生している。ウイルスを保有するマストミスの尿や唾液中には多量のウイルスが排出されるが、マストミスは病気にはならず、ヒトへの感染はそれらとの接触(手、足の目に見えない傷)や咬まれることなどによる。ヒトからヒトへは血液、体液など(粘膜の接触を含む)で感染拡大がおこる。院内感染は基本的医療材料、すなわち手袋、ガウン、マスク、ゴーグル、長靴などの不足によることが多い。また、注射器の不足により汚染注射器を繰り返し使用することも、エボラ出血熱と同様に感染拡大の主要原因となっている。1975年までにウイルスの性状解析がほぼ終わり、感染経路が明らかにされてからは、ナイジェリア以外では院内感染はほとんど起きてはいない。
血液や体液による接触感染以外の感染例(空気感染など)はみられてはいない(CDCのフィールドおよび4,400人の患者調査による)。すなわち、医療機関の構造がいかに貧しくても、接触感染を防ぐ手段があれば伝播は起こらない。
病原体
ラッサウイルスは1本鎖RNAとエンベロープを持ち、アレナウイルス科に属する。このウイルスはアフリカにしか存在しないが、ヒトに病気を起こすアレナウイルス科のウイルスには他に、マチュポ(ボリビア出血熱)、フニン(アルゼンチン出血熱)、グアナリト(ベネズエラ出血熱)、サビア(ブラジル出血熱)の4種が知られており、いずれも南米に存在する。その他世界中に存在するものとしてLCM(lymphocytic choriomeningitis virus)が知られている。いずれも野ネズミが自然界の宿主であるが、前4者はレベル4に属し、ウイルスを増殖させるためには最高度安全実験施設(いわゆるP4実験室)が必要となる。患者の退院の指標は血液、尿からウイルスが分離されないこととされている。
臨床症状(表2)
潜伏期間は7~18日で発症は突発的であるが、進行は徐々である。発熱、全身倦怠感を初発症状とし、朝夕に39~41℃の高熱を示す。続いて3~4日目に大関節痛、腰部痛があらわれる。頭痛、咳、咽頭痛が大部分の患者でみられる。さらに後胸骨痛、心窩部痛、嘔吐、下痢、腹部痛がよくみられる。重症化すると、顔面、頚部の浮腫、消化管粘膜の出血、脳症、胸膜炎、心のう炎、腹水、時にショックがみられる。いったん軽快し、2~3カ月後に再燃し、心のう炎や腹水を生ずることもまれにある(1987年に日本へ輸入された例はこの再燃型であった)。再燃については何らかの免疫学的機序が考えられている。また、重症例の約1/4にみられる種々の程度の不可逆性の知覚神経性ろうが最近注目されている。妊婦の重症化はよくみられ、胎内死亡、流早産をおこす。
流行地でのヒトからヒトへの感染はよくみられるが、非流行地へ入ったラッサ熱が二次感染を起こした例はない。検査所見上、脱水によるBUN値の上昇を除けば、生化学検査で酵素(AST、ALT、CPKなど)などの値に特徴的な所見はない。

表2.ウイルス性出血熱の臨床症状、診断、治療

表3.接触の意味-VHF患者との接触の際の反応-
病原診断
基本的には培養細胞を用いて咽頭ぬぐい液、血液、尿などからウイルスを分離することである。迅速診断法としては、PCR法によりウイルスの遺伝子断片を検出する。急性期には抗原検出も可能であるが、診断感度は劣る。抗体測定にはELISA、免疫蛍光法が用いられる。発熱後追跡するとIgM抗体は30%程度にしか出現せず、初めからIgG抗体が出てくることが多い。
治療・予防
感染予防ワクチンはない。治療にはリバビリン(ribavirin:静注)が著効を示す。発症6日以内に投与を開始すると、本来70~80%の致死率を数%に激減させうる。患者との濃厚接触がある場合、あるいは実験中の病原体や感染材料への曝露がある場合には、経口投与による発症予防効果も期待できる。
非流行地では、患者とどのような接触をしたかにより周辺調査の仕方が異なる。表3に接触の状況と周辺者の調査の仕方について示す。このウイルスは空気感染しないので、基本的な感染防御策(universal precautions)で十分対応しうる。
感染症法における取り扱い(2012年7月更新)
全数報告対象(1類感染症であり、診断した医師は直ちに最寄りの保健所に届け出なければならない。
届出基準こちら(外部サイトにリンクします)
学校保健安全法における取り扱い(2012年3月30日現在)
第1種の感染症に定められており、治癒するまで出席停止とされている。
また、以下の場合も出席停止期間となる。
- 患者のある家に居住する者又はかかっている疑いがある者については、予防処置の施行その他の事情により学校医その他の医師において感染のおそれがないと認めるまで。
- 発生した地域から通学する者については、その発生状況により必要と認めたとき、学校医の意見を聞いて適当と認める期間
- 流行地を旅行した者については、その状況により必要と認めたとき、学校医の意見を聞いて適当と認める期間
(国立感染症研究所副所長 倉田 毅)

