ペニシリン耐性肺炎球菌感染症
更新作業中のため、ページの一部に古い情報が含まれる場合があります。
(IDWR 2000年第32号掲載)
ペニシリン耐性肺炎球菌(PRSP:penicillin-resistant Streptococcus pneumoniae)は、肺炎球菌や化膿連鎖球菌などグラム陽性球菌に有効な抗生物質であるペニシリンに耐性を獲得した肺炎球菌である。PRSPの病原性は、肺炎球菌と同等であり健常者の口腔などに定着していても、通常は無症状であるが、咽頭炎や扁桃炎などの炎症が発生した場合には、炎症部位で菌が増殖し感染症状を呈することが多い。また、乳幼児の化膿性髄膜炎や小児の中耳炎、肺炎、高齢者の肺炎などの原因菌となる。ペニシリンに対する耐性度によりペニシリン低感受性菌(PISP)とペニシリン耐性菌(PRSP)に区別される。
疫学
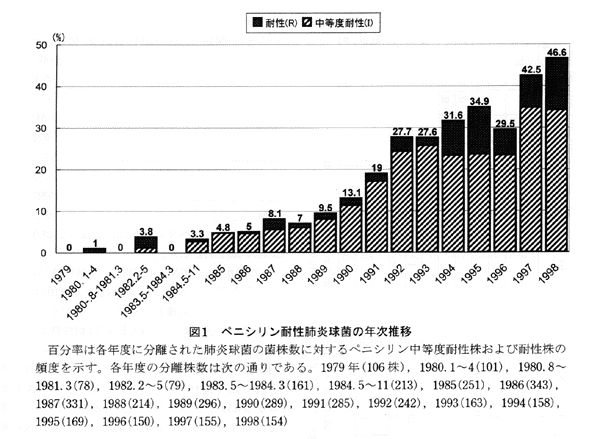
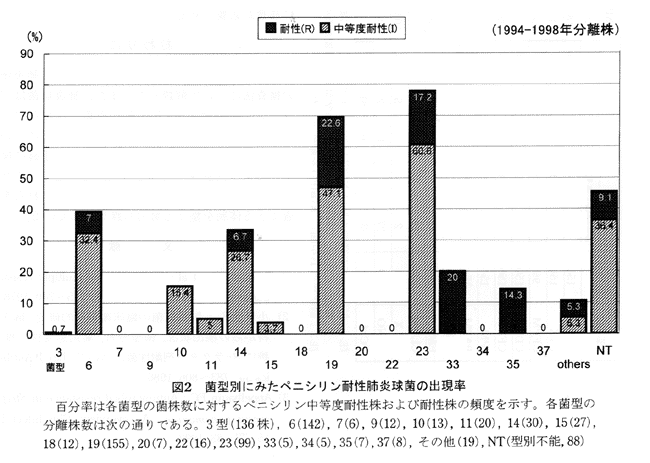
1967年頃、オーストラリアで、無γ-グロブリン血症の患者からペニシリンのMIC値が0.6μg/mlの肺炎球菌が報告されていたが、1974年に米国内で化膿性髄膜炎の患者から、MIC値が0.25μg/mlの肺炎球菌が分離された。1977年には、現在のPRSPと同程度のペニシリン耐性(MIC,4μg/ml)を獲得した肺炎球菌が南アフリカのダーバンで分離された。1970年代の後半より、この種のペニシリンに低感受性や耐性を示す肺炎球菌がスペイン、フランス、ドイツなどで徐々に問題となり始め、1980年代の後半には南米諸国やアジア各国からも分離されるようになった。PRSPの血清型としては、6,9,14,19,23型が世界的に主流となっている。1980年代の後半から欧米のみならず発展途上国などで増加し、現在、臨床分離される肺炎球菌の30~50%程度がPISP+PRSPと判定されるのが一般的となっている。我が国でも、現時点で、PISP+PRSPの分離率が50%前後を示す医療施設が多くなっている。喀痰、咽頭、鼻腔、耳漏などからの分離例が大半を占め、無症状のいわゆる「定着例」と考えられる事例も多い。
図1、2. 臨床病理 111:53, 2000. (臨床病理レビュー特集第111号臨床検査 Year Book 2000)より
病原体
肺炎球菌は、健常者であっても口腔や鼻腔などに、多少の差は見られるものの必ず存在する弱毒性の常在細菌である。PRSPは、ペニシリンに耐性を獲得してはいるものの、病原性や増殖能力などの生物学的な特徴はペニシリン感受性の肺炎球菌と何ら変わりはない。ペニシリンに対する耐性は、細菌の外膜層を構成するペプチドグリカンの生合成に関与するペニシリン結合蛋白(PBP1A、PBP2B)の変異やPBP2Xと命名された変種のPBPの獲得による。耐性度の高い菌株では、複数のペニシリン結合蛋白の変異に集積性が認められ、MIC値が1μg/ml以上のPRSPでは、ペニシリンの標的である3種類のPBP(PBP1A、PBP2B、PBP2X)の全てに何らかの変異が同時に見られる事が多い。特に、これらのPRSPは、経口セフェム薬であるセファクロル(CCL)に高度耐性(MIC,≧32μg/ml)を示すものが多い。
多剤耐性肺炎球菌
1970年代の後半には、ハンガリーで、ペニシリン、エリスロマイシン、テトラサイクリンに同時に耐性を獲得した肺炎球菌が分離されている。今日、臨床分離されるPRSPは、既に、ミノサイクリンに対しては高い耐性率を獲得しており、しかも、それらのいくらかはermAM遺伝子などの獲得によるエリスロマイシン、クラリスロマイシンなどのマクロライド薬にも耐性を獲得している。さらに、DNAジャイレースなどの変異によるニューキノロン耐性菌も少数ではあるが分離されている。このように、肺炎球菌ではペニシリンや経口セフェム薬のみならず、テトラサイクリン、マクロライド、ニューキノロンを含む広範囲の抗菌薬に対し耐性を獲得した「多剤耐性肺炎球菌」の増加が、地球規模で問題となりはじめている。
臨床症状
小児の中耳炎や咽頭炎、扁桃炎などからしばしば分離される。特に0~6歳児や60歳以上の高齢者などで感染防御能力の減弱した患者に敗血症や髄膜炎、肺炎などを引き起こすが、それらの多くは、ウイルス性などの上気道炎に続発して発生する事が多く、青壮年の健常者に肺炎などの感染症を引き起こす事は稀である。

表3. 臨床病理 111:54, 2000. (臨床病理レビュー特集第111号 臨床検査 Year Book 2000)より
病原診断
薬剤感受性試験:各医療施設において日常的に実施されている同定試験や薬剤感受性試験法により、肺炎球菌であって、微量液体希釈法によりペニシリンGに対する感受性試験結果が、MIC値で≧2μg/mlと判定された株はPRSP、0.12~1μg/mlと判定された場合は、PISPとする(NCCLS標準法)。
disk拡散法を用いた場合には、PCGの阻止円の直径が≧20mmを感受性菌(PSSP)とするが、その他の場合には、MIC値を測定し判定することが推奨されている。
治療・予防
PRSPが口腔や鼻腔から分離されたのみで、感染症の症状を呈さない、いわゆる「定着例」と判断される症例に対しては、除菌目的の抗菌薬投与や隔離は行わない。PRSPによる中耳炎や副鼻腔炎の場合は、外科的治療に抗菌薬治療が併用されるが、敗血症や髄膜炎、肺炎、術創感染症などの重症感染症の患者の治療には、感受性が期待できる抗菌薬の投与が必須である。カルバペネムやペニシリンの大量投与療法が一般的であるが、重症例ではカルバペネムとグリコペプタイドなどの併用療法などが試みられている。成人にはニューキノロンの投与がL効な場合も多い。
予防手段としては、通常の院内感染対策の方法により、感染者または排菌者から、免疫抑制状態の高齢者などハイリスク患者への菌の伝播を防止する対策がとられる。また、感染・発病予防法として、肺炎球菌多価ワクチン(ニューモバックス)が認可されている。
感染症法における取り扱い(2012年7月更新)
定点報告対象(5類感染症)であり、指定届出機関(全国約500カ所の基幹定点医療機関注意:)は月毎に保健所に届け出なければならない。
注意:300人以上収容する施設を有する病院であって内科及び外科を標榜する病院(小児科医療と内科医療を提供しているもの)
届出基準はこちら(外部サイトにリンクします)
(国立感染症研究所細菌製剤部 荒川宜親)
IDWR関連記事
記事を表示する