狂犬病
更新作業中のため、ページの一部に古い情報が含まれる場合があります。
(IDWR 2003年第18号)
狂犬病は、狂犬病ウイルスを保有するイヌ、ネコおよびコウモリを含む野生動物に咬まれたり、引っ掻かれたりしてできた傷口からの侵入、および極めて稀ではあるが、濃厚なウイルスによる気道粘膜感染によって発症する人獣共通感染症である。狂犬病は4類感染症全数把握疾患に定められており、診断した医師は7日以内に保健所に届け出る必要がある(註:その後、2003年11月施行の感染症法一部改正により、直ちに届け出ることとなった)。
疫学
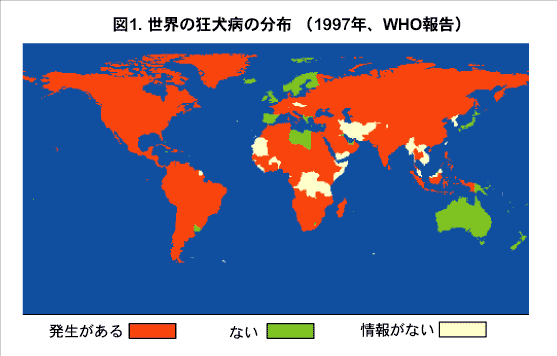
図1.世界における狂犬病の分布(1997年、WHO報告)
世界保健機関(WHO)によると、全世界で毎年3万5,000~5万人が狂犬病によって死亡している(図1)。狂犬病はアジアでの発生が大部分で、アジア、アフリカでは狂犬病のイヌから多く感染している。また、南米では、吸血コウモリによる家畜の狂犬病が経済的な被害を及ぼしている。北米およびヨーロッパ等ではヒトの狂犬病は少ないが、アライグマ、スカンク、キツネ、コウモリ等の野生動物の狂犬病を根絶できないでいる。
しかしながら、日本での狂犬病は1957年以降発生しておらず、この間、1970年にネパールで野犬にかまれ発症し死亡した症例があるのみである。その最大の要因はイヌへのワクチン接種、および検疫制度によると同時に、わが国が島国であるということによる。
世界のなかでは狂犬病が根絶された地域はオーストラリア、イギリス、台湾、ハワイ等と島国・地域に限られていた。しかしながらイギリスでは、1996年にコウモリから狂犬病ウイルスに類似したEuropean bat lyssavirus 2が分離され、さらに、ユーロトンネルの開通でフランス等からの狂犬病の侵入の可能性が危惧されている。そして2002年に、1902年以降はじめて、イギリス国内でコウモリ(Myotis daubentonii)から前述のEuropean bat lyssavirus 2のウイルスによる死亡者が発生した。このコウモリは、ヨーロッパからネパール、中国、日本と広く分布していることが知られている。また、オーストラリアのコウモリ(fruit bat)からも狂犬病に類似したAustralian bat lyssavirus が分離され、そのウイルスによる2名の患者が1996年に報告された。こうした狂犬病ウイルス以外のリッサウイルスが、アフリカ、イギリス、フランス、ドイツ、スペイン、デンマーク、スウェーデン、ポーランド、ロシアと広く浸潤していることが分かってきている。アジアにおいて、フィリピンのコウモリの血清からAustralian bat lyssavirusに対する抗体が検出されたとの報告がある。これらのリッサウイルスによる狂犬病様疾患に一般の人が罹患する可能性は、従来の狂犬病に比べてはるかに低いが、発症すれば致命的であるため、コウモリと接触する機会の多い人は事前にワクチン接種を受けることが望まれる。また、小児の感染およびコウモリを感染源とする場合、感染の機会があったことに気づかず、ワクチン投与等の治療を受けずに発症する場合があり、WHO等では注意を喚起している。
病原体
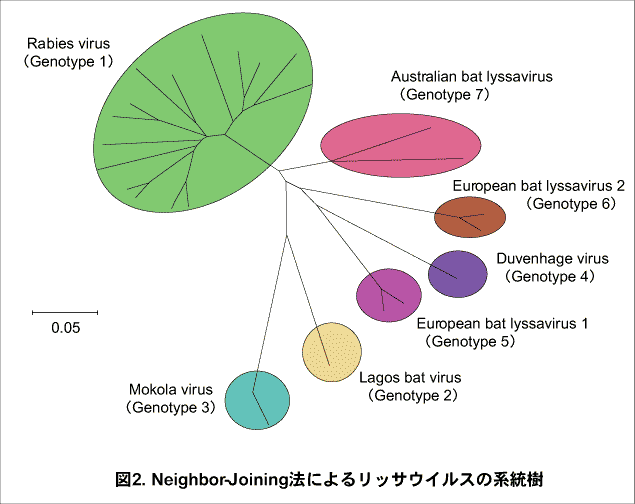
図2.Neighbor-Joining法によるリッサウイルスの系統樹
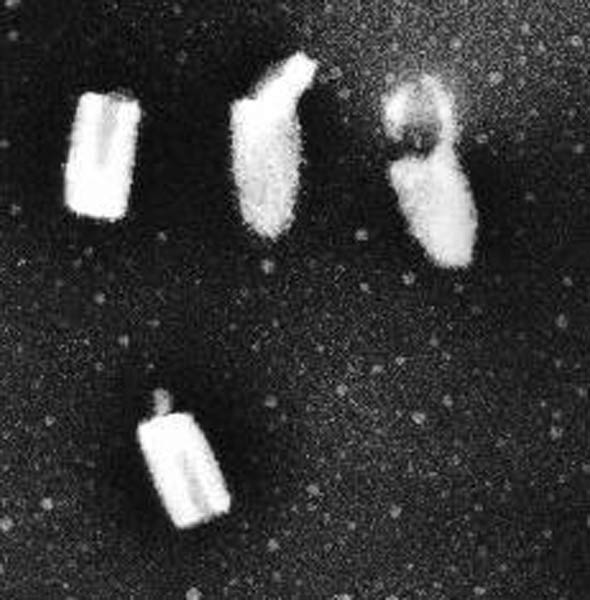
図3. 狂犬病ウイルスの電子顕微鏡写真
狂犬病ウイルスは、ラブドウイルス科(Rhabdoviridae)のリッサウイルス(lyssavirus genus)に属している。狂犬病ウイルスおよびその関連ウイルスはリッサウイルスと称され、genotype 1(狂犬病ウイルス)、genotype 2(Lagos bat virus)、genotype 3(Mokola virus)、genotype 4(Duvenhage virus)、genotype 5(European bat lyssavirus type 1)、genotype 6(European bat lyssavirus type 2)、genotype 7(Australian bat lyssavirus)の7つのgenotypeに分類されている(図2)。Genotype 1がいままでに知られていた狂犬病ウイルスであるが、genotype 2のLagos bat virus以外のリッサウイルスは、ヒトに狂犬病様の脳炎をおこすことが知られている。これらのウイルスはRNAウイルスであり、大きさはほぼ75×180nmで、特徴ある砲弾型の形態をとる(図3)。
臨床症状
感染から発症までの潜伏期間は咬まれた部位等によってさまざまであるが、一般的には1~2カ月である。発熱、頭痛、倦怠感、筋痛、疲労感、食欲不振、悪心・嘔吐、咽頭痛、空咳等の感冒様症状ではじまる。咬傷部位の疼痛やその周辺の知覚異常、筋の攣縮を伴う。脳炎症状は運動過多、興奮、不安狂躁から始まり、錯乱、幻覚、攻撃性、恐水発作等の筋痙攣を呈し、最終的には昏睡状態から呼吸停止で死にいたる。狂犬病は一度発症すれば、致死率はほぼ100%である。
ヒトからヒトへの狂犬病の感染例は、狂犬病患者からの角膜移植を除いて報告されていないが、狂犬病を疑われる患者が発生した場合、患者に直接接触する医師、看護師等の医療従事者は接触予防に十分注意を払い、狂犬病と確定された場合には、直ちに暴露後免疫を受ける必要がある。
病原診断
狂犬病の診断法は、生前診断として、1)角膜塗沫標本、頚部の皮膚、気管吸引材料、および唾液腺を検体とした蛍光抗体(FA)法によるウイルス抗原検索、2)唾液、脳脊髄液を検体としたRT-PCR法によるウイルス遺伝子の検索、3)乳のみマウス等への脳内接種、およびマウスの神経芽腫細胞等への接種によるウイルス分離、4)血清反応、などが行われている。4)としてはRapid Fluorecent Focus Inhibition Test(RFFIT)、ELISAによる抗体価の測定がある。しかしながら、治療のためのワクチン投与などにより血清中の抗体価の上昇があり、診断的価値は低い。脳脊髄液中の高い抗体価は診断の目安となる。いずれも感染初期の生前診断は困難であり、接触した動物の脳材料の検査が重要である。死後の確定診断として、脳の剖検によって得られた脳組織および脳乳剤を用いた1)蛍光抗体(FA)法によるウイルス抗原検索、2)RT-PCR法によるウイルス遺伝子の検索、3)乳のみマウス、マウス神経芽腫細胞への接種試験によるウイルス分離がある。
病原体の取り扱いは、野外株(street rabies)ではP3レベルの実験室であるが、診断用の検体および実験室株(fixed rabies)の取り扱いはP2の実験室となっている。検査材料を取り扱う者での狂犬病発生の報告はないが、万一に備えてあらかじめワクチンを接種しておくなどの十分な配慮が必要である。
治療・予防
海外、特に東南アジアで狂犬病が疑われるイヌ、ネコおよび野生動物にかまれたり、ひっかかれたりした場合、まず傷口を石鹸と水でよく洗い流し、医療機関を受診する。狂犬病ワクチンと抗狂犬病ガンマグロブリンを投与する。狂犬病は一旦発症すれば特異的治療法はない。このためできるだけ早期に、ワクチンと抗狂犬病ガンマグロブリンを投与する必要がある。
ワクチンとしてはヤギ脳由来で不活化したセンプル型のワクチン、乳のみマウス脳由来で不活化したフェンザリダ型のワクチン、組織培養ワクチンとして、フランスのヒト二倍体細胞ワクチン、VERO細胞ワクチン、ドイツと日本で製造されているニワトリ胚細胞のワクチンがある。動物脳由来ワクチンは、副反応が組織培養のワクチンより強いので避ける方がよい。しかし、開発途上国ではいまだにセンプル型しか入手できない国もある。また、ガンマグロブリンはヒトとウマの2種類の製剤があるが、ウマの製剤は2001年に製造が中止され、入手困難となっている。国内では抗狂犬病免疫グロブリン製剤は承認されていないので、入手はほとんど不可能である。
WHOおよびわが国では、暴露後免疫(治療用としてのワクチン)は接種開始日を0として3、7、14、30、90日の6回を推奨している。前述のように、日本では狂犬病が発生していないので、旅行等で海外に出かけてもその危険性を認識していない人が多く、イヌに不用意に近づきかまれる例があとを絶たない。むやみにイヌや野生動物に接触しないこと、現地の状況や活動範囲などから危険度を考慮して、必要があればワクチンをあらかじめ接種するよう勧められている。予防用としてのワクチン接種は4週間隔で2回、さらに、6~12カ月後に追加免疫をする。
感染症法における取り扱い(2012年7月更新)
全数報告対象(4類感染症)であり、診断した医師は直ちに最寄りの保健所に届け出なければならない。
届出基準はこちら (外部サイトにリンクします)
参考文献
- Dietzschold B, Rupprecht CE, Fu ZF, Koprowski H. Rhabdoviruses.1996, Fields Virology, Third Edition, Lippincott-Raven.
- MMWR. Human Rabies Prevention-United States,1999. Recommendations of the Advisory Committee on Immunization Practices(ACIP). CDC.
- WHO Expert Committee on Rabies. 1992. Eighth report,. WHO.
(国立感染症研究所ウイルス第一部 新井陽子)

