淋菌感染症(詳細版)
更新作業中のため、ページの一部に古い情報が含まれる場合があります。
淋菌感染症は、淋菌Neisseria gonorrhoeae(gonococci)の感染による性感染症である。淋菌は弱い菌で、患者の粘膜から離れると数時間で感染性を失い、日光、乾燥や温度の変化、消毒剤で簡単に死滅する。したがって、性交や性交類似行為以外で感染することはまれである。
疫学
淋菌感染症は世界中に存在しており、最近増加している。米国の淋菌感染症はCDCの報告(Sexually Transmitted Disease Surveillance 1997)によると、性感染症対策の成果として1975年以来減少を続けてきたが、1996年から減少が横這いとなった。そしてその後、1998~99年にかけて一部の地域で増加に転じている。我が国でも、1985年以降のエイズ啓発活動により顕著に症例数が減少していたが、最近の感染症発生動向調査によると、1999年4月以降連続して増加傾向にある(図1)。我が国での感染者は20歳代の年齢層に最も多い。なお、報告数の中で女性の数が男性より極端に少数であることについては、女性は自覚症状に乏しく受診の機会が少ないことも要因の一つと考えられる。
最近の疫学的研究によれば、淋菌感染によりHIVの感染が容易になると報告されており、その意味でも重要な疾患である。
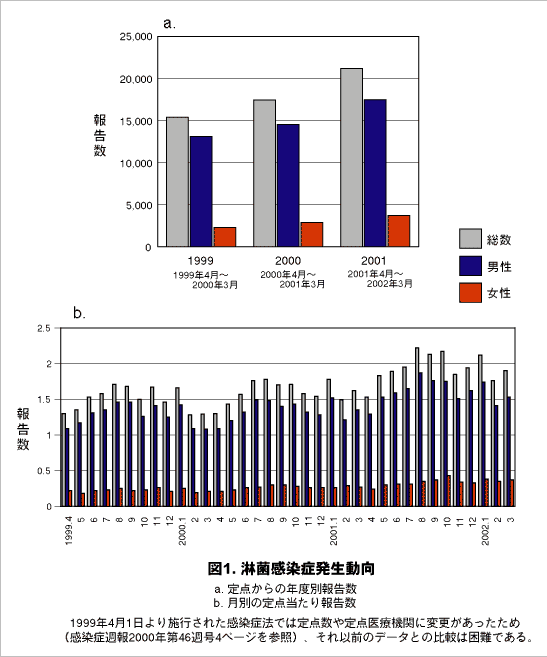
図1.淋菌感染症発生動向
a:定点からの年度別報告数
b:月別の定点当たり報告数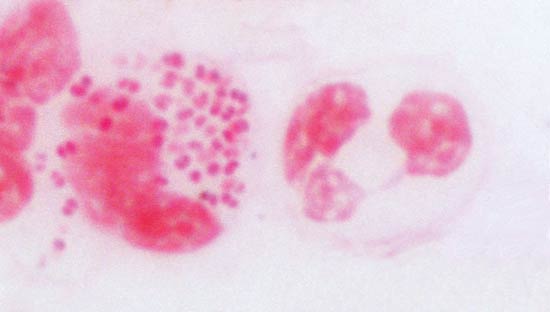
図2.男性尿道炎患者からの尿道分泌物の塗抹標本(グラム染色)
左:淋菌を貪食している白血球(好中球)。胡麻のように見えるのが淋菌で、2個対になっている。
右:貪食をしていない通常の白血球。
病原体
淋菌感染症は淋菌Neisseria gonorrhoeae(gonococci)の感染による性感染症である。淋菌と似た菌に髄膜炎菌Neisseria meningitidis(meningococci)があり、DNAの相同性は70%である。
両菌種ともヒトに病原性がある。ナイセリアは直径0.6~1μmのグラム陰性双球菌で、腎臓形をした球菌はそれぞれがくぼんだ面で接している(図2)。両菌種による感染の臨床症状には著しい違いがあり、淋菌は尿路性器感染症、髄膜炎菌は上気道感染の後に中枢神経系感染症(髄膜炎)をおこす。しかし、オーラルセックスによる淋菌性咽頭炎や髄膜炎菌による膣炎もときにみられる。したがって、確実な診断のためには検体の鏡検だけでなく、菌の培養と同定検査が必要である。淋菌は弱い菌で、患者の粘膜から離れると数時間で感染性を失う。したがって、性交や性交類似行為以外で感染することはまれである。日光、乾燥や温度の変化、消毒剤で簡単に死滅するので、分離培養が必要な場合には検体の取り扱いに注意を要する。
臨床症状
男性は主として淋菌性尿道炎を呈し、女性は子宮頚管炎を呈する。
男性の尿道に淋菌が感染すると、2~9日の潜伏期を経て通常膿性の分泌物が出現し、排尿時に疼痛を生ずる。しかし最近では、男性の場合でも症状が典型的でなく、粘液性の分泌物であったり、場合によっては無症状に経過することも報告されている。
女性では男性より症状が軽くて自覚されないまま経過することが多く、また、上行性に炎症が波及していくことがある。米国ではクラミジア感染症とともに、骨盤炎症性疾患、卵管不妊症、子宮外妊娠、慢性骨盤痛の主要な原因となっている。
その他、咽頭や直腸の感染では症状が自覚されないことが多く、これらの部位も感染源となる。
淋菌感染症は何度も再感染することがある。
病原診断
前述の如く、淋菌は死滅し易いことなどから検体の取り扱いに注意が必要である。死菌からでも検出可能な市販キットとしては酵素免疫法(EIA法)、液相ハイブリダイゼーション法、PCR法、LCR法があり、特にPCR法やLCR法は検出感度が非常に高く、分泌物と尿が検査の保険適用を受けている。酵素免疫法と液相ハイブリダイゼーション法は分泌物のみ保険適用となっている。検体の採取部位や採取法によっては正しい結果が得られないこともあるので、キットの説明書に従って行うことが必要である。
菌の耐性検査を行う場合には、分離培養による菌の確保が必要である。菌の分離を行う場合、検体採取後直ちに分離用培地に接種することが必要である。やむをえず輸送する場合、男性尿道分泌物や女性頚管分泌物などはスチュアート培地を用いる。市販の検体輸送セットとしてカルチュレット(淋菌・百日咳菌などで使用)があり、乾燥や温度変化を避けて保存や輸送を行う。検体採取後直ちに培養ができない場合には、この操作は必須である。尿はそのまま室温にて迅速に検査室へ輸送する。淋菌検体は採取した日に分離培養することが原則で、長時間放置してはならない。培養にはNYC培地、サイヤー・マーチン培地またはチョコレート寒天培地などを用い、37度で5~10%の炭酸ガス環境下で行う。同定は、培養後にグラム染色をして菌の形態観察やオキシダーゼ反応、糖分解などで決める。特に生殖器以外からの分離菌に対しては、菌種の同定を行うことが必要である。
淋菌感染症では血清診断法は有用でない。
治療・予防
淋菌では耐性菌が増えているが、その出現や検出率には抗菌薬の投与方法や使用頻度が関している。国や地域により、治療で多く使用される抗菌薬やその使用方法が異なるため、耐性菌の検出率も異なってくる。治療として、スペクチノマイシン(筋注)、セフィキシム(経口)、オフロキサシン(経口)、ビブラマイシン(経口)などが用いられている。セフトリアキソン(静注)も有効であるが、我が国では現在保険適用とはなっていない。近年、ニューキノロン系薬に対する感受性の低下が著しくなってきている。
予防対策としては、性的接触時にはコンドームを必ず使用することを教育する。また、患者だけでなくその接触者を発見し、早期診断と治療を行うことが重要である。
感染症法における取り扱い(2012年7月更新)
定点報告対象(5類感染症)であり、指定届出機関(全国約1,000カ所の泌尿器科、産婦人科等の性感染症定点医療機関)は月毎に保健所に届け出なければならない。
届出基準はこちら(外部サイトにリンクします)
(国立感染症研究所細菌第一部 芳賀伸治、神奈川県衛生研究所細菌病理部 黒木俊郎)
関連情報
IDWR関連記事
- IDWR過去10年との比較グラフ(月報) -淋菌感染症(女性) Gonorrhea(Female)-
- IDWR過去10年との比較グラフ(月報) -淋菌感染症(男性) Gonorrhea(Male)-
- IDWR過去10年との比較グラフ(月報) -淋菌感染症(総数) Gonorrhea(Total)-
記事を表示する

