性器クラミジア感染症(詳細版)
更新作業中のため、ページの一部に古い情報が含まれる場合があります。
(IDWR 2004年第8号)
本疾患はわが国で最も多い性感染症(STD)である。感染症法では淋菌感染症、性器ヘルペスウイルス感染症、尖圭コンジローマとともに、5類感染症として性感染症定点からの報告が義務付けられている。本疾患は感染症法施行以前には、結核・感染症サーベイランス事業の性感染症サーベイランス(旧サーベイランス)でも対象疾患に挙げられていたが、感染症法になってからの届け出状況をみると、女性患者の報告数が急増している。その要因としては、旧サーベイランスに比べて感染症法では産婦人科定点が増加したこともあるが、実際に女性感染者数が増加傾向にあることも推察される。
妊婦検診において正常妊婦の3~5%にクラミジア保有者がみられることから、自覚症状のない感染者はかなりあるものと推測されている。
疫学
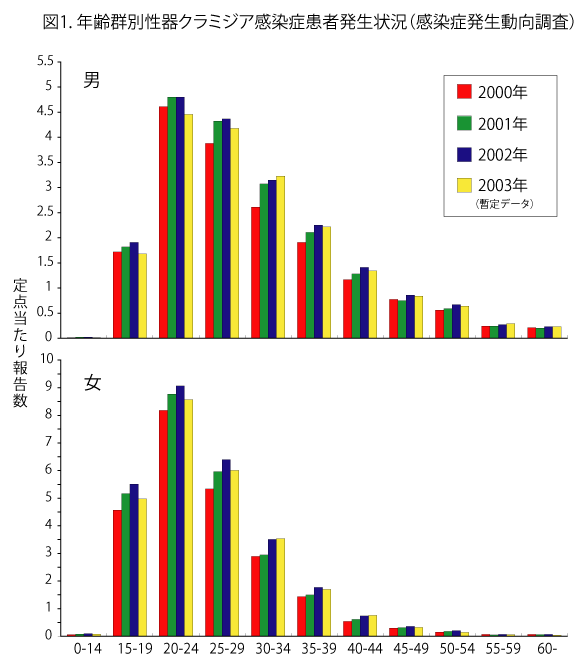
図1.性器クラミジア感染症の年齢群別発生状況(感染症発生動向調査)
若年層の女性に多い。成人では性行為により感染するが、新生児は母親からの産道感染である。クラミジア感染は男女とも性的活動の活発な若年層に多いが、特に女性でその傾向が目立っており、29歳以下では男性患者数を上回っている(図1)。最近では初交年齢の低下に伴って、10代の女性の感染率の高さが将来の不妊につながるとして憂慮されている。女性では感染を受けても自覚症状に乏しいため、診断治療に至らないことが多く、無自覚のうちに男性パートナーや出産児へ感染させることもあるので、注意が必要である。また、口腔性交による咽頭への感染も少なくないことが報告されている。
病原体
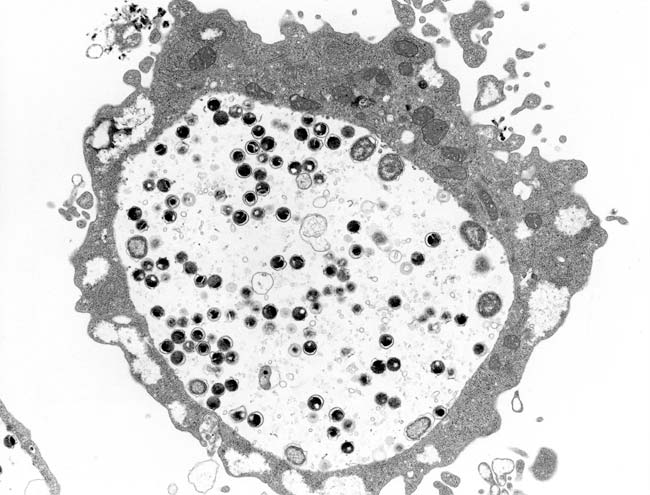
写真1.Chlamydia trachomatisの電子顕微鏡像
クラミジア・トラコマチス(Chlamydia trachomatis)が病原体で(写真1)、人工培地では増殖できない。本病原体はトラコーマの起因菌であることからこの名前がつけられたが、現在ではSTDの主要病原体として有名である。クラミジア・トラコマチスには2つの生物型(Lymphogranuloma venereum; LGV, Trachoma)がある(生物型Mouseは、最近別のクラミジア種となった)。生物型LGVは性病性リンパ肉芽腫症(鼡径リンパ肉芽腫症、第四性病ともいわれる)を起こすが、わが国では輸入例が散見されるものの、近年ほとんど発生をみない。
生物型Trachomaは血清型により、トラコーマ流行地で眼疾患から検出されるクラミジア(血清型A~C)と、非流行地で泌尿生殖器や新生児の眼から検出されるクラミジア(血清型D~K)に分けられる。わが国はトラコーマ非流行地であり、泌尿生殖器疾患患者や新生児の眼から検出されるクラミジアの血清型はD,E,F,Gが主体である。
臨床症状
男性では尿道炎が最も多い。また、若年層の精巣上体炎の原因ともされている。排尿痛、尿道不快感、そう痒感などの自覚症状がでる。淋菌性尿道炎に比べて潜伏期間は長く、2~3週間とされる。女性では子宮頸管炎、骨盤内付属器炎(PID)、肝周囲炎(Fitz-Hugh-Curtis症候群)、不妊などを起こすが、自覚症状の乏しい場合が多い。そのため、潜伏期間を特定するのは困難であるとされる。また、妊婦の感染は新生児のクラミジア産道感染の原因となり、新生児肺炎や結膜炎を起こす。また、淋菌との重複感染も多い。淋菌性尿道炎(gonococcal urethritis; GU)の治療にもかかわらず症状が軽減しない場合は、クラミジアの感染が疑われる(淋病後尿道炎、postgonococcal urethritis; PGU)。咽頭への感染がある場合は、しばしば頸部リンパ節腫脹を認める。LGVの感染では鼠径リンパ節の腫脹、化膿を起こし、致命的ではないが、放置すれば陰部の象皮病などの原因となる。
病原診断
病原体分離が最も信頼性が高いが、時間を要すること、細胞培養など特殊な技術を必要とすることなどのために、抗原あるいは遺伝子検出法が用いられている。血清診断もあるが、確定診断には抗原あるいは遺伝子診断との併用が望ましい。抗原検査では市販キットの入手が可能である。塗抹標本を蛍光抗体染色(DFA)するものと、抗原物質を酵素抗体法(EIA)で測定するものがある。前者は感度が良いが、粒子の確認が必要なことから判定に熟練を要する。EIAは簡便な方法であるが、クラミジア属の共通抗原であるリポ多糖体(LPS)を標的の抗原としているために、感染クラミジア種の鑑別はできない。
遺伝子検出においても市販キットの入手が可能である。遺伝子増幅法(NAT)が主体であるが、いずれもクラミジア・トラコマチスに共通のプラスミドDNAやリボゾームRNAが標的遺伝子である。検出感度は良いが、検体中に遺伝子増幅阻害物質があると偽陰性になる。さらに、DNA検出ではクラミジアの生死にかかわらず陽性となることから、治療後の判定には注意を要する。
抗体測定についても市販キットが入手可能である。通常EIAが用いられる。クラミジア全菌体を抗原とする方法と、抽出した種特異蛋白あるいは合成ペプチドを抗原とする方法がある。抗体は感染初期には出現しないことが多く、治療しても残存する。したがって、抗体測定法は診断の補助手段として考えた方がよいが、PIDなど深部の感染では抗原検出が困難なことから、本法が用いられる。
治療・予防
治療には抗菌薬、とくにテトラサイクリン系薬、マクロライド系薬、およびニューキノロン系薬が使用される。クラミジアは男女間でお互いに感染させるいわゆるピンポン感染があるため、両者の治療を同時に行うことが重要である。
予防にはコンドームの使用、感染が疑われる相手との性的交渉を避けるなどである。
感染症法における取り扱い(2012年7月更新)
定点報告対象(5類感染症)であり、指定届出機関(全国約1,000カ所の泌尿器科、産婦人科等の性感染症定点医療機関)は月毎に保健所に届け出なければならない。
届出基準はこちら(外部サイトにリンクします)
(タイ国立衛生研究所機能向上プロジェクト:萩原敏且、
国立感染症研究所感染症情報センター)
関連情報
IDWR関連記事
- IDWR過去10年との比較グラフ(月報) -性器クラミジア感染症(総数)Genital Chlamydial Infection(Total)-
- IDWR過去10年との比較グラフ(月報) -性器クラミジア感染症(女性) Genital Chlamydial Infection(Female)-
- IDWR過去10年との比較グラフ(月報) -性器クラミジア感染症(男性) Genital Chlamydial Infection(Male)-
記事を表示する

