チクングニア熱
更新作業中のため、ページの一部に古い情報が含まれる場合があります。
(IDWR2007年第19号掲載)
ネッタイシマカやヒトスジシマカなどのヤブカによって媒介されるチクングニアウイルスの感染症である。チクングニアウイルスはトガウイルス科アルファウイルス属のウイルスである。通常は非致死性の発疹性熱性疾患である。
疫学
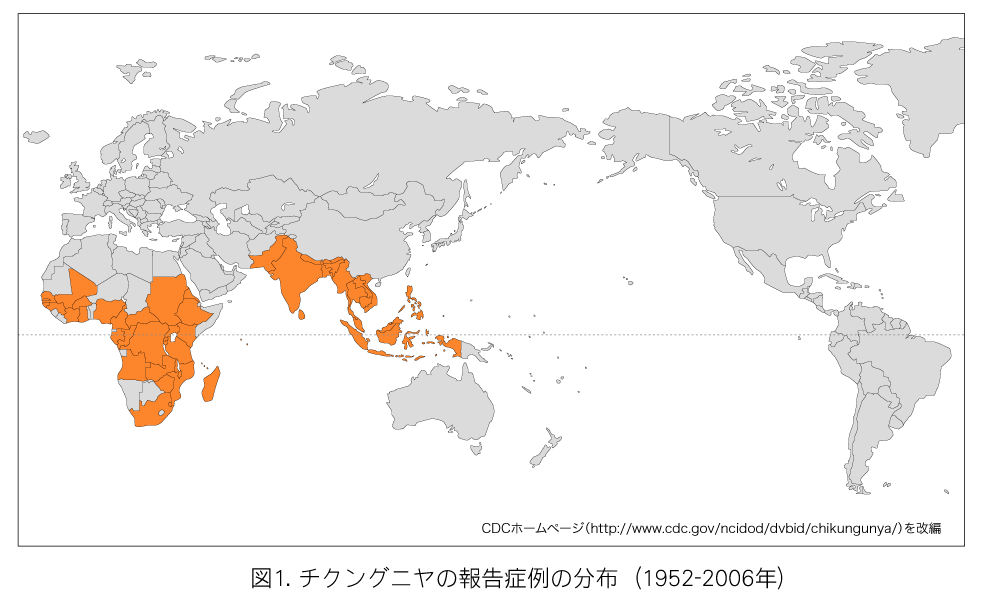
図1.チクングニアの報告症例の分布(1952-2006年)
チクングニアウイルス感染症がみられるのは、アフリカ、南アジア、東南アジアである(図1)。アフリカでは1952年に初めて流行が報告され、その後、タンザニア、ウガンダ、ジンバブエ、南アフリカ、セネガル、ナイジェリア、中央アフリカ、コンゴで流行し、近年アフリカ大陸ではコンゴのキンシャサで1999年から2000年にかけて5万人規模の流行が報告されている。
アジアでは1958年にタイで流行が報告された後、カンボジア、ベトナム、ラオス、ミャンマー、マレーシア、フィリピン、インドネシアで流行が報告されている。いままでに日本国内での感染、流行はないが、2006年12月に海外からの輸入症例2例が報告された。
最近の流行
2005年初頭にコモロ(Comoro)諸島で流行が発生した。その後、チクングニアウイルスはインド洋に位置する他の島国(モーリシャス:Mauritius、レユニオン:Reunion、セーシェル:Seychelles、マヨット:Mayotte)などに拡大し流行した。レユニオン島では、2005年の3月から2006年の2月までに15万人以上の患者が発生し、死者237人が報告された。この大流行の主要な媒介蚊は、日本にも生息するヒトスジシマカであった。2006年にはインドやスリランカでも流行をみており、香港、アメリカ、フランス、スイスなどでも輸入症例が報告されている。
病原体
チクングニアウイルスは、トガウイルス科アルファウイルス属に分類されるRNAウイルスで、蚊によって媒介されるウイルスである。
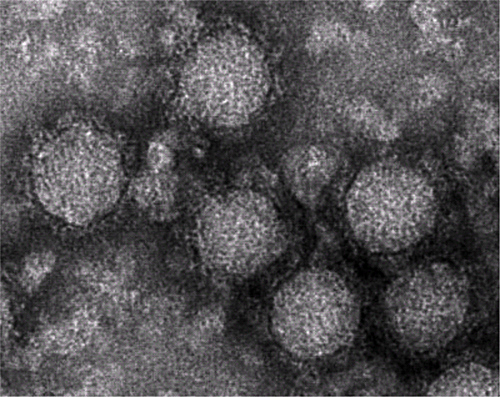
チクングニアウイルスは1952年のタンザニアでの流行で初めて分離され、以来アフリカやアジアでその流行が報告されている。その主たる媒介蚊はヤブカ属の蚊で、主としてネッタイシマカやヒトスジシマカである。ウイルスは直径70nmのエンベロープを有する球状粒子である(図2)。ヒト→蚊→ヒトの感染環を形成し、森林ではサル→蚊→サルの感染環が存在するとされている。
図2.チクングニアウイルスの電子顕微鏡写真
臨床症状
症状を示す患者の大多数はチクングニア熱と呼ばれる急性熱性疾患の症状を呈する。発熱と関節痛は必発であり、発疹は8割程度に認められる。関節痛は四肢(遠位)に強く対称性で、その頻度は手首、足首、指趾>膝>肘>肩の順であり、関節の炎症や腫脹を伴う場合もある。関節痛は急性症状が軽快した後も、数週間から数ヶ月にわたって続く場合がある。その他の症状としては、全身倦怠・頭痛・筋肉痛・リンパ節腫脹である。また出血傾向(鼻出血や歯肉出血)、結膜炎や悪心・嘔吐をきたすこともある。また、重症例では神経症状(脳症)や劇症肝炎が報告されている。
病原診断
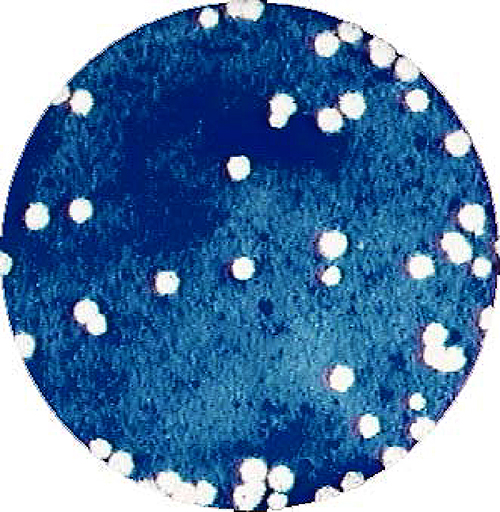
図3.Vero細胞で形成されたチクングニアウイルスのプラーク
病原体診断では、血清中のRT-PCR法によるウイルス遺伝子の検出および蚊由来C6/36細胞やアフリカミドリザル由来のVero細 胞によりウイルス分離を行う。神経症状を呈した場合は、髄液からもウイルス分離や遺伝子検出を実施する。血清診断ではIgM捕捉ELISAによるIgM抗体の検出を行う。急性期に比べ回復期における特異中和抗体価上昇によっても診断可能である。チクングニアウイルスに感染したVero細胞は、4日程度で明瞭なプラークを形成する(図3)ので、プラーク減少法による中和抗体測定は比較的迅速に測定できる。
治療・予防
通常のチクングニア熱の場合には、輸液や鎮痛解熱剤投与など対症療法を実施する。ただし、出血傾向を呈する場合もあるのでデング熱に準じて鎮痛解熱剤として出血傾向やアシドーシスを 助長するサリチル酸系のものは避け、アセトアミノフェンが望ましい。
予防に関しては、日中に蚊に刺されない工夫が重要である。具体的には、長袖・長ズボンの着用、昆虫忌避剤の使用などである。
感染症法における取り扱い(2012年7月更新)
全数報告対象(4類感染症)であり、診断した医師は直ちに最寄りの保健所に届け出なければならない。
届出基準はこちら(外部サイトにリンクします)
(国立感染症研究所ウイルス第一部 第2室 高崎智彦)

