日本紅斑熱
更新作業中のため、ページの一部に古い情報が含まれる場合があります。
(IDWR 2002年第25号掲載)
紅斑熱群リケッチア症は広く世界に分布し、北米大陸にみられるロッキー山紅斑熱、地中海沿岸にみられる地中海紅斑熱、オーストラリアにみられるクインズランドダニチフスなどが代表的なものである。わが国でも1984年に患者が初めて報告され、日本紅斑熱とよばれるようになった。本症は紅斑熱群リケッチアの一種Rickettsia japonicaを起因病原体とし、野山に入りマダニに刺咬されることにより感染する。
疫学
本症はダニ媒介性疾患の一つであり、発生はダニの性質、生息域、活動などに影響を受ける。
媒介ダニは、キチマダニ(Haemaphysalis flava)、フタトゲチマダニ(Haemaphysalis longicornis)、ヤマトマダニ(Ixodes ovatus)などのマダニであることが強く示唆されている。いずれのマダニもヒトへの嗜好性が強く、キチマダニからはリケッチアが分離され、他からはPCRによりリケッチアの遺伝子が検出されている。ヒトは野山に入ったときにこれらのマダニに刺咬され、感染する。しかし、全てのダニがリケッチアをもつわけではなく、リケッチアをもつダニ(有毒ダニ)に刺咬されたときだけ感染する。リケッチアはダニからダニへと継卵感染により受け継がれる。また、マダニは幼虫、若虫、成虫のいずれも哺乳動物を刺咬し、吸血する。したがって、自然界で保菌あるいは感染動物は本症のリザーバー(感染巣)となり、動物→ダニ→ヒトの感染もある。この感染巣として、げっ歯類や野生のシカなどが重要である。
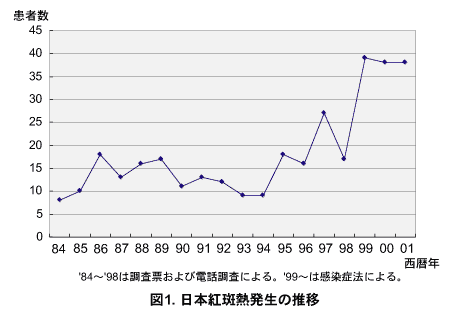
図1.日本紅斑熱発生の推移
症例数は1994年まで年間10~20名程度であったが、1995年頃より増加に転じ、1999~2001年には年間40名近くになった(図1)。発生地域は、1998年以前は鹿児島県、宮崎県、高知県、徳島県、兵庫県(淡路島)、島根県、和歌山県、三重県、神奈川県、千葉県などであったが、1999年以降拡大し、広島県、長崎県、静岡県でも発生がみられるようになった(図2)。
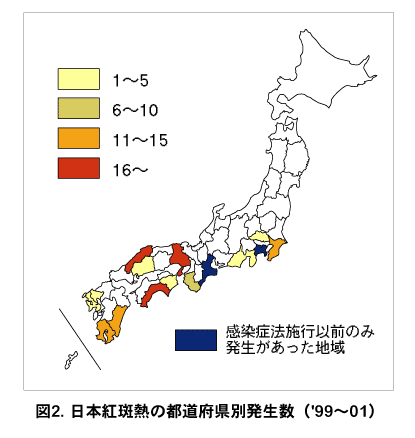
図2.日本紅斑熱の都道府県別発生数('99~01)
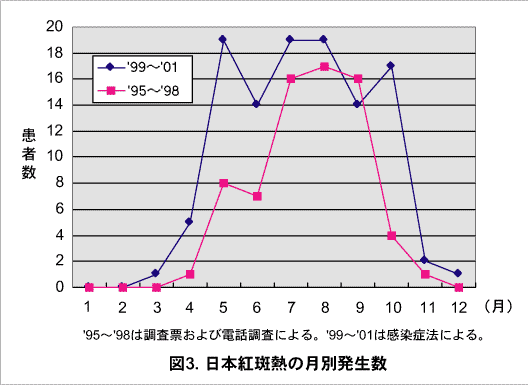
図3.日本紅斑熱の月別発生数
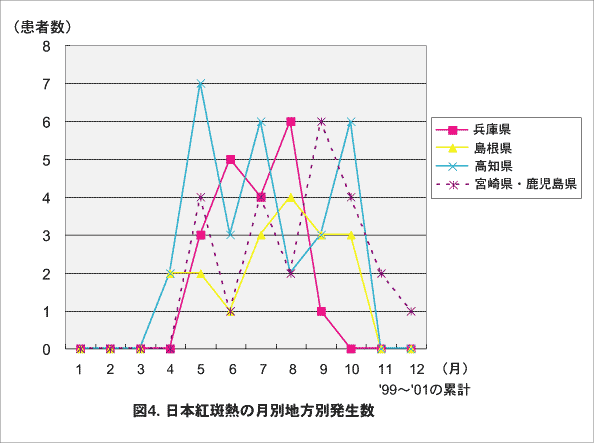
図4.日本紅斑熱の月別地方別発生数
今後も発生地域およびその周辺では発生する可能性が十分あり、注意が必要である。また、本症を媒介するマダニは広くわが国に生息しており、発生地域が主に太平洋側の温暖な地域に限局している理由については不明である。発生時期をみると、1998年以前は7~9月をピークに4~11月の間に発生がみられ、夏を中心に発生するといわれていた。しかし、1999年以降は4月~10月に継続して多くの発生がみられ、さらに3月、11月および12月にも発生がみられた(図3)。今後は、発生時期に地域差がみられるものの(図4)、その年の天候などの影響も受けるので、全国的に春~秋の長い間注意が必要である。
また、本症はわが国特有の疾患であるが、同様の紅斑熱群リケッチア症は広く世界に分布しており、輸入感染症としても重要である。
病原体
本症の病原体はリケッチアの一種リケッチア・ジャポニカ(Rickettsia japonica)であり、細胞外では増殖できない偏性細胞内寄生細菌である(写真1)。ロッキー山紅斑熱など他の紅斑熱群リケッチア症の病原体と同じ属である。
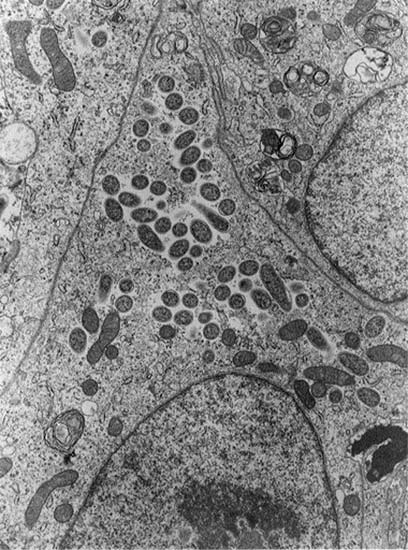
写真1.Rickettsia japonicaの電子顕微鏡写真細胞質内に球~桿状のリケッチアが多数観察される。(徳島大学医学部:内山恒夫博士の厚意による。)
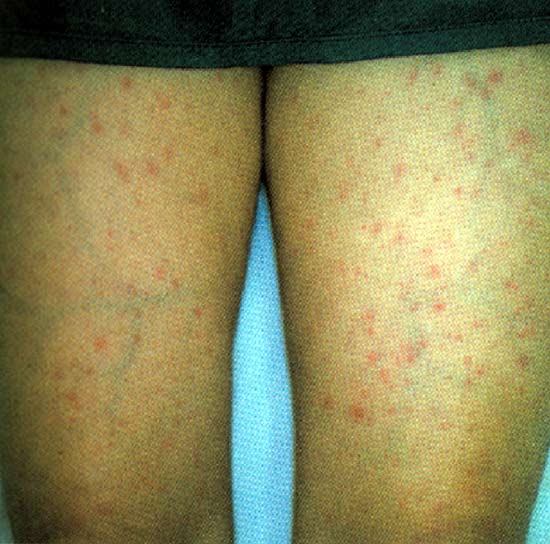
写真2.日本紅斑熱でみられた発疹馬原文彦著恙虫病、日本紅斑熱「新興再興感染症」日本医事新報社より
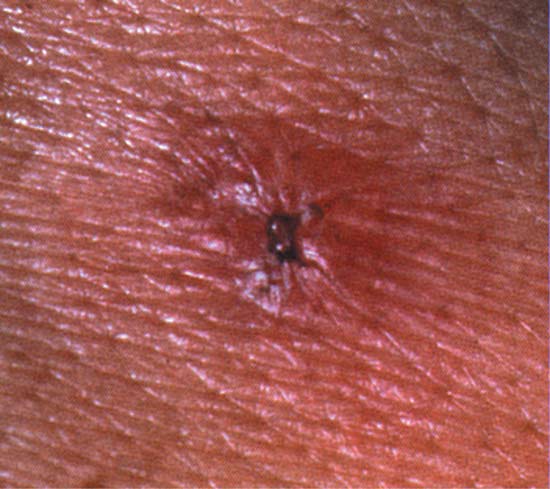
写真3.日本紅斑熱でみられた刺し口
馬原文彦著恙虫病、日本紅斑熱「新興再興感染症」日本医事新報社より臨床症状
臨床症状
頭痛、発熱、倦怠感を伴って発症する。潜伏期は2~8日と、ツツガムシ病の10~14日に比べやや短い。また、ツツガムシ病と同様に発熱、発疹(写真2)、および刺し口(写真3)が主要三徴候であり、ほとんどの症例にみられる。
ツツガムシ病との臨床的な鑑別は困難である。しかし詳細に観察すると、ツツガムシ病では発疹が主に体幹部にみられるのに対し、本症では体幹部より四肢末端部に比較的強く出現すること、またツツガムシ病に比べ、刺し口の中心の痂皮部分が小さいなどの特徴がある。検査所見では、ツツガムシ病と同様にCRPの上昇、肝酵素(AST、ALT)の上昇、白血球減少および血小板減少などがみられる。
病原診断
確定診断は主に、間接蛍光抗体法による血清診断で行われている。紅斑熱群リケッチアは種間で血清学的交差反応が強く、R.japonicaを抗原として用いれば全ての紅斑熱群リケッチア症の診断が可能であるため、輸入感染症にも対応できる。また、類似疾患の鑑別のため、ツツガムシ病リケッチアの抗原を併用することが望ましい。
また病原体診断としては、末梢血中からのリケッチアDNA検出が行われている。ツツガムシ病の場合と同様にEDTA加全血からbuffy coat分画を単離し、DNAを抽出、PCR法による検出を行っている。リケッチアの分離はマウスや培養細胞を用いて行われるが、P3実験施設が必要であり、時間がかかるので診断には実用的ではない。
治療・予防
ダニ媒介性リケッチア症の一般的な治療および予防法に準じて行う。治療には、本症を早期に疑い適切な抗菌薬を投与することが極めて重要である。第一選択薬はテトラサイクリン系の抗菌薬である。また、ニューキノロン系薬が有効であるとの報告もある(ツツガムシ病には無効)。βラタム系の抗菌薬は全く無効である。また、本症の予防には、ワクチンは利用できず、ダニの刺咬を防ぐことが極めて重要である。発生時期および発生地を知り、汚染地域に立ち入らないこと、農作業や森林作業でやむを得ず立ち入る際には、(1)皮膚の露出を少なくしダニの付着を防ぐ、(2)ダニ忌避剤を使用する、(3)作業後入浴し、注意深く付着ダニの除去を行う。この際、感染を防ぐためダニを指でつぶさず、頭部をピンセットなどで摘んで除去する、(マダニは口器が長く皮膚に深く刺咬していて、入浴だけでは除去できない可能性がある。)などに注意することが必要である。
感染症法における取り扱い(2012年7月更新)
全数報告対象(4類感染症)であり、診断した医師は直ちに最寄りの保健所に届け出なければならない。
届出基準はこちら(外部サイトにリンクします)
(国立感染症研究所ウイルス第二部 小川基彦)

