ライム病(詳細版)
更新作業中のため、ページの一部に古い情報が含まれる場合があります。
(2019年03月20日改訂)
ライム病(Lyme disease またはLyme borreliosis)は、野鼠や小鳥などを保菌動物とし、野生のマダニ科マダニ属(Ixodes)のダニによって媒介される人獣共通の細菌(スピロヘータ)による感染症である。19世紀後半より欧州で報告されていた、マダニ刺咬後に見られる原因不明の神経症状(Garin‐Bujadoux症候群、Bannwarth症候群、Hellerstrom病など)、1970年代以降、アメリカ北東部を中心に流行が続いている、マダニ刺咬後に見られる関節炎、および遊走性皮膚紅斑、良性リンパ球腫、慢性萎縮性肢端皮膚炎、髄膜炎、心筋炎などが、現在ではライム病の一症状であることが明らかになっている。
疫学
欧米では現在でも年間数万人のライム病患者が発生し、さらにその報告数も年々増加していることから、社会的にも重大な問題となっている。本邦では、1986年に初のライム病患者が報告されて以来、主に本州中部以北(特に北海道)で患者が報告されている(図1、2)。感染症法施行後の報告数は、1999年から2018年までの20年間で231例である。北海道以外の地域での届出例の多くは、北海道や海外(主にアメリカ、欧州諸国)での感染例である(図2)。欧米の現状と比較して本邦でのライム病患者報告数は少ないが、野鼠やマダニの病原体保有率は欧米並みであることから、潜在的にライム病が蔓延している可能性が高いと推測されている。
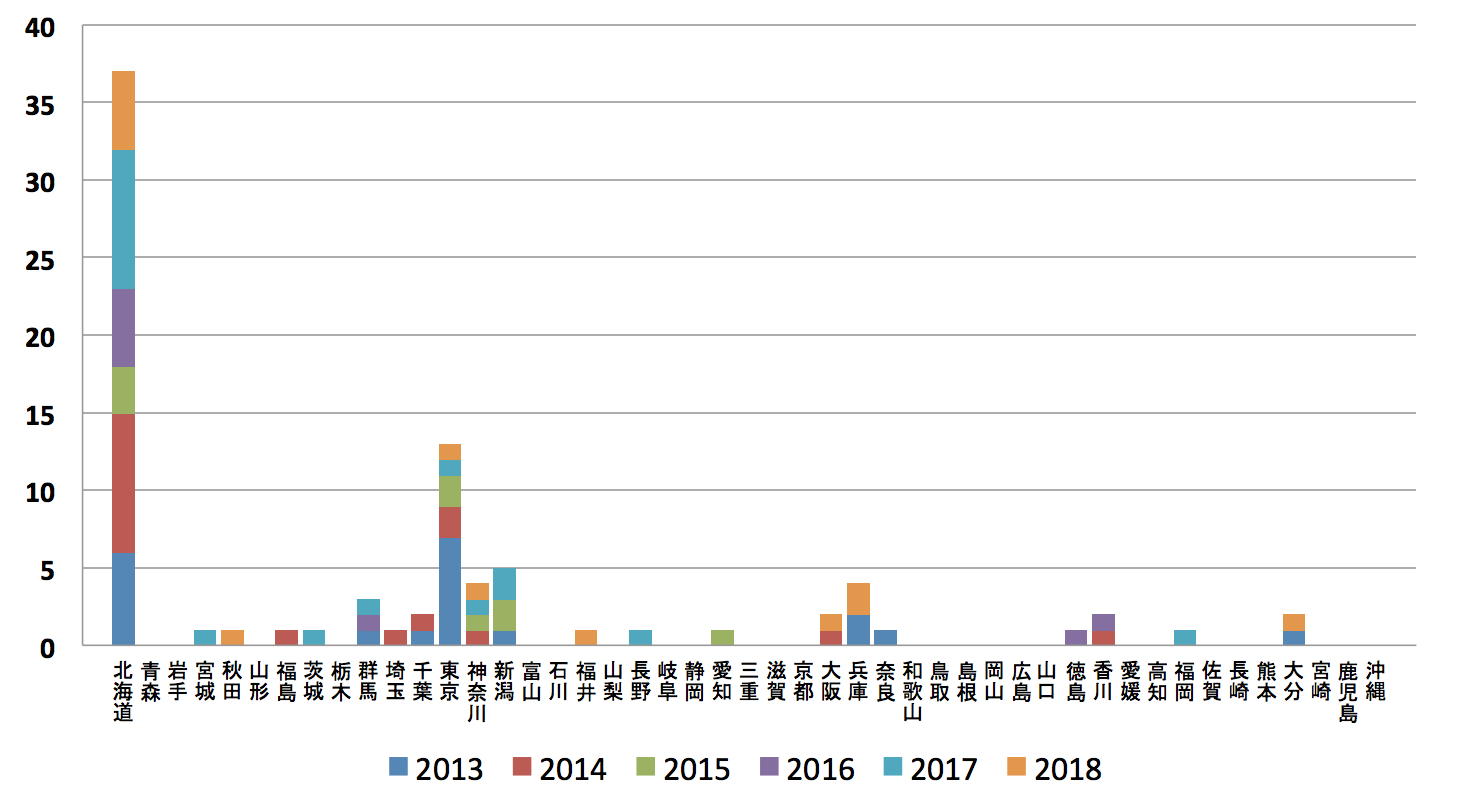
図1.感染症法によるライム病届出数(都道府県別,2013年-2018年)
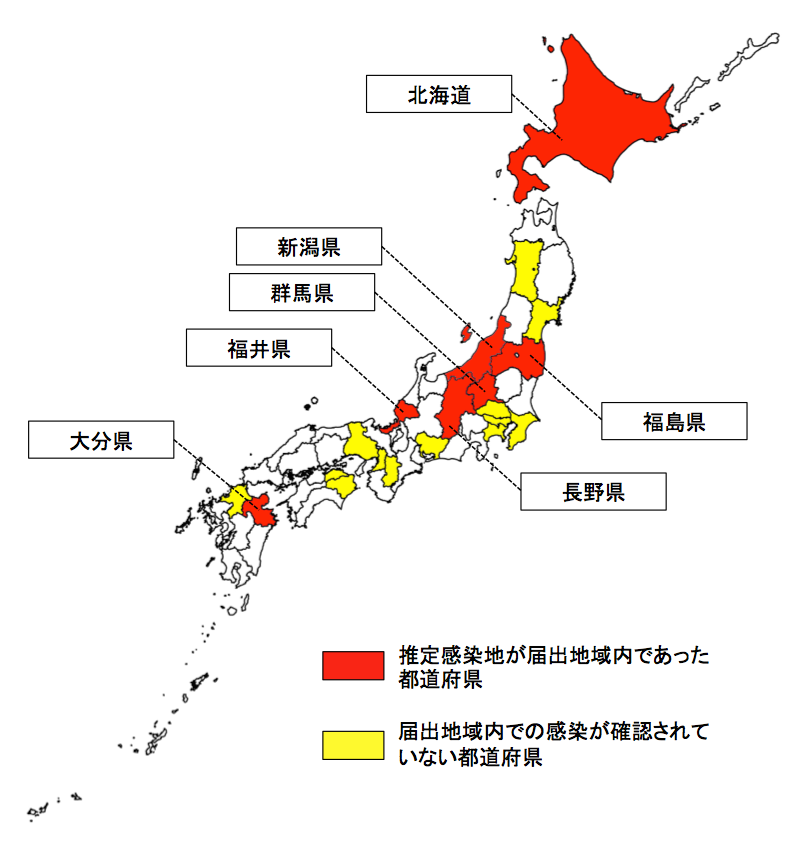
図2.感染症法によるライム病届出地(都道府県別,2013年-2018年)
病原体
ライム病をおこす病原体ボレリアには数種類が確認されている。北米では主にボレリア・ブルグドルフェリ(Borrelia burgdorferi)、欧州ではB.burgdorferiに加えて、ボレリア・ガリニ(B.garinii)、ボレリア・アフゼリ(B.afzelii)、ボレリア・ババリエンシス(B.bavariensis)が主な病原体となっている。本邦ではB.bavariensis、B.gariniiが主な病原体となっている。ライム病ボレリアは、野山に生息するマダニに咬着されることによって媒介、伝播される。北米においては主にスカプラリス・マダニ(Ixodes scapularis<)、欧州においてはリシナス・マダニ(I.ricinus)がライム病ボレリアを伝播する。本邦においては、シュルツェ・マダニ(I.persulcatus、図3)の刺咬後にライム病を発症するケースがほとんどである。本マダニは北海道ならびに、本州や四国、九州の山間部に生息する。北海道や青森県の一部では市街地等を除く平野部でも生息する(図4)。北海道や本州中部、東北地方の一部で採取された本マダニからライム病ボレリアが分離・検出されている。一般家庭内のダニで感染することはない。

図3.シュルツェ・マダニ
(左から幼虫、飽血幼虫、若虫、飽血若虫、成虫メス、飽血成虫メス)(旭川医科大学・中尾稔博士提供)
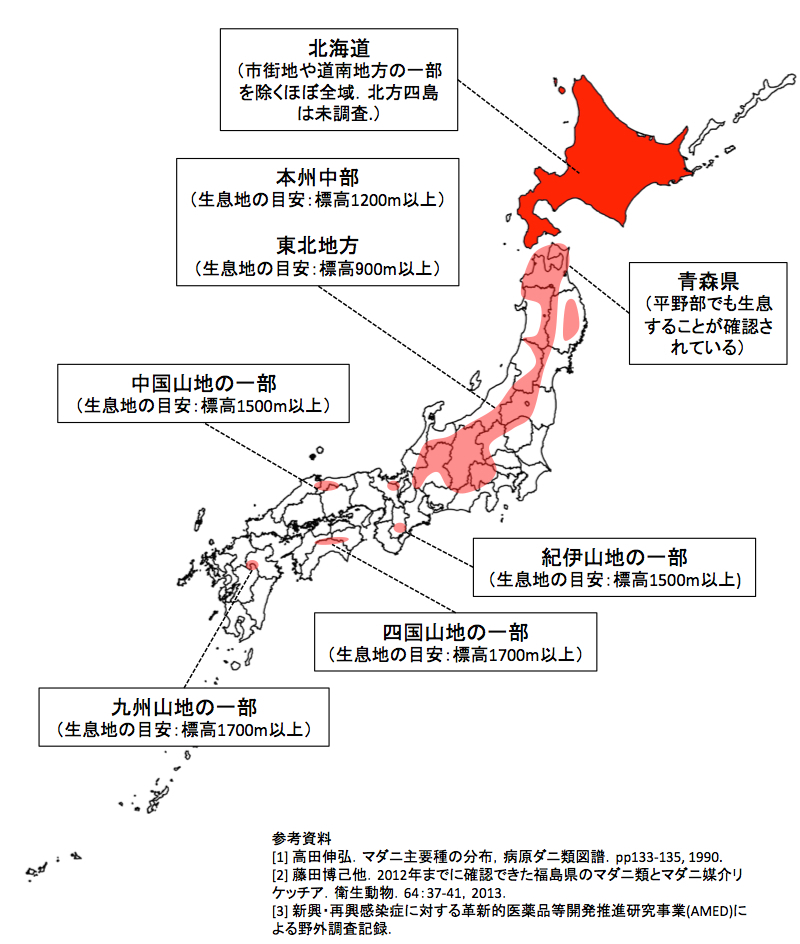
図4.マダニ採取記録等から推定されているシュルツェマダニ(Ixodes persulcatus)の国内生息域
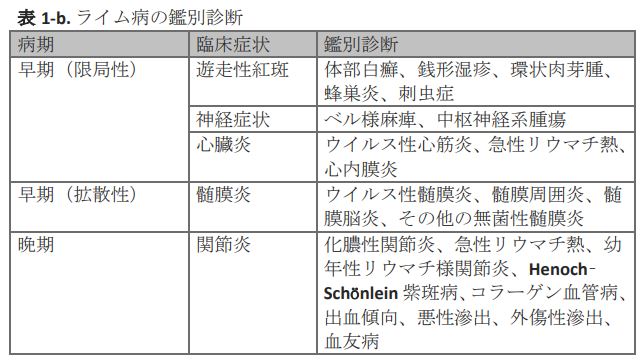
臨床症状
感染初期(stage I)
マダニ刺咬部を中心とする限局性の特徴的な遊走性紅斑を呈することが多い。随伴症状として、筋肉痛、関節痛、頭痛、発熱、悪寒、倦怠感などのインフルエンザ様症状を伴うこともある。紅斑の出現期間は数日から数週間といわれ、形状は環状紅斑または均一性紅斑がほとんどである。
播種期(stage II)
体内循環を介して病原体が全身性に拡散する。これにともない、皮膚症状、神経症状、心疾患、眼症状、関節炎、筋肉炎など多彩な症状が見られる。
感染後期(stage III)
感染から数カ月ないし数年を要する。播種期の症状に加えて、重度の皮膚症状、関節炎などを示すといわれる。本邦では、感染後期に移行したとみられる症例は現在のところ報告されていない。症状としては、慢性萎縮性肢端皮膚炎、慢性関節炎、慢性脳脊髄炎などがあげられる。
病原診断
ライム病の診断には、欧米では、流行地での媒介マダニとの接触機会などの疫学的背景、遊走性紅斑やその他ライム病に合致する臨床症状、さらに米国疾病管理予防センター(CDC)が示した血清学的診断基準(表2)、などから総合的に判断することが推奨されている。

病原体の検出
病原体ボレリアの分離培養にはBSK培地が用いられており、紅斑部からの皮膚生検で分離が可能である。欧米では脳炎患者の髄液からも稀に分離されているが、血液からの分離は難しいとされている。
血清診断
本邦では輸入例、国内例ともにみられるため、それぞれに適した血清診断用抗原を選択する必要がある。北米からの輸入例が疑われる場合には、血清診断はコマーシャルラボ経由で米国の臨床検査ラボにて行う。欧州からの輸入例および国内例では、感染症研究所・細菌第一部で検査が可能である。
ライム病血清診断、情報受付窓口
ライム病血清診断に関する問い合わせ、およびライム病情報の受付窓口は以下の機関が行っている。
国立感染症研究所 細菌第一部 第四室 川端寛樹
郵便番号:162-8640 東京都新宿区戸山1-23-1
電話番号:03-5285-1111(内線2224)
ファクス番号:03-5285-1163
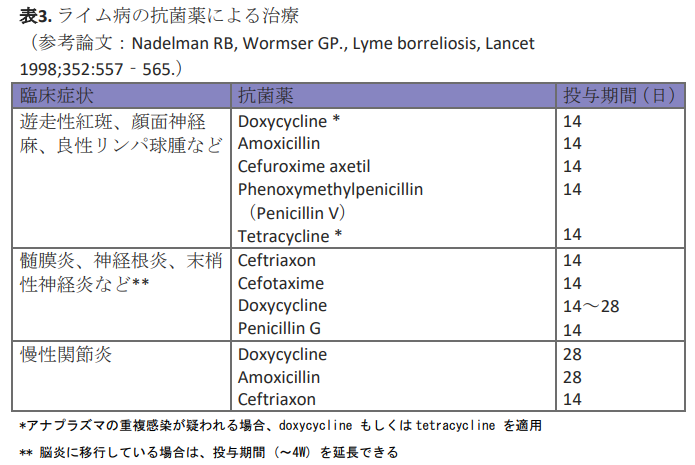
治療・予防
ライム病ボレリアには抗菌薬による治療が有効である(表3)。マダニ刺咬後の遊走性紅斑にはドキシサイクリン、髄膜炎などの神経症状にはセフトリアキソンが第一選択薬として用いられている。薬剤耐性は報告されていない。マダニ刺咬によるアナプラズマの重複感染が疑われる場合には、ドキシサイクリンもしくはテトラサイクリンが有効とされている。
予防には、野山でマダニの刺咬を受けないことがもっとも重要である。マダニの活動期(主に春から初夏、および秋)に野山へ出かけるときには、1)むやみに藪などに分け入らないこと、2)マダニの衣服への付着が確認できる白っぽい服装をすること、3)衣服の裾は靴下の中にいれ、虫よけをし、マダニを体に近寄らせないこと、などを心がける。また万一刺咬を受けた場合には、口器(体内に刺し混んでいる部分)を残さず、かつ虫体を潰さないように抜去する。予防を目的としたワクチンはない。
感染症法における取り扱い(2019年3月現在)
全数報告対象(4類感染症)であり、診断した医師は直ちに最寄りの保健所に届け出なければならない。
届出基準はこちら(外部サイトにリンクします)
(国立感染症研究所細菌第一部 川端 寛樹)