チクングニア熱の発生状況とリスク評価
本文書では、国内外の保健機関や研究機関が発表した公式文書に基づいた情報が記載されています。そのため、報道機関向け会見等での発表情報は含まれていません。
国内外の保健機関や研究者が調査中のため、本文書の公開日から情報が大きく更新されている可能性があります。最新の情報をご確認ください。
2026年3月23日
国立健康危機管理研究機構
目次
1.チクングニア熱の概要
チクングニア熱はトガウイルス科アルファウイルス属に属するチクングニアウイルスによる熱性疾患である。潜伏期間は通常4から8日(最大2から12日)と報告される。主な症状は発熱、関節痛であり、そのほか全身倦怠感、リンパ節腫脹、頭痛、筋肉痛、皮疹などが出現する。蚊媒介感染症であり、主にヤブカ属の蚊であるネッタイシマカ、ヒトスジシマカにより媒介される。同じ蚊媒介感染症であるデング熱やジカウイルス感染症と臨床的な区別がつきにくいことから、検査診断が重要である。重症化や死亡はまれな疾患であるが、新生児や基礎疾患のある高齢者では、臓器障害を伴い重症化する可能性がある。また、関節痛が数週間から数か月にわたって持続することがある。
検査診断は分離・同定による病原体の検出、RT-PCR法、リアルタイムRT-PCR法を用いたウイルス遺伝子の検出、ELISA法によるIgM抗体の検出、急性期(発病後5日以内)および回復期(発病後14日以上)のペア血清を用いた中和試験による血清学的検査を用いる。
感染症法上、四類感染症に位置付けられており、患者もしくは無症状病原体保有者を診断した医師、感染死亡者及び感染死亡疑い者の死体を検案した医師は、ただちに最寄りの保健所へ届出を行う必要がある。また、検疫法における検疫感染症である。
2.チクングニアウイルスと媒介蚊について
チクングニアウイルスはトガウイルス科アルファウイルス属分類される直径70nmで球状のプラス鎖RNAウイルスである。
主な媒介蚊はヤブカ属のネッタイシマカ(Aedes aegypti)、ヒトスジシマカ(A. albopictus)である。ヤブカ属は全世界の熱帯および温帯地域に生息しており、チクングニアウイルスのほか、デングウイルス、ジカウイルスなど多くの感染症を媒介する。ウイルスを保有するヤブカ属の蚊に刺されることでヒトが感染し、感染したヒトの血を蚊が吸うことにより、ヒトと蚊の間での感染環が成立し、流行が起こる。
2006年のインド洋での流行におけるウイルスから同定されたE1-A226V変異、さらにそれに複数の遺伝子変異が組み合わさることで、ヒトスジシマカへのチクングニアウイルスの感染・伝播効率が高まることが報告されており、これにより、インド洋諸国、東南アジア、欧州地域での流行を促進した可能性が示唆されている(Schuffenecker, 2006、Tsetsarkin, 2007、Ning, 2024)。
日本におけるヒトスジシマカは本州・四国・九州を中心に広く分布し、人工的な小規模の水域を利用して都市部でも高密度に生息する。ヒトスジシマカの活動時期は主に5月中旬~10月下旬であるが、近年は温暖化の影響で、ヒトスジシマカの発生および活動時期が春先から晩秋まで長期化している。東京都内では4月から11月中旬(年によっては12月)までヒトスジシマカの成虫の発生が観察されており、沖縄県においては冬季の発生数が減少するものの、一年を通じてヒトスジシマカは発生する。また、高温条件下ではヒトスジシマカの卵から成虫羽化までに要する期間が短縮される。これにより次世代の産生が加速し、短期間で個体数が急増することで、蚊の密度が上昇し、感染環成立後の流行拡大速度を高める要因となる可能性があるほか、高温になるほど吸血によって取り込まれたウイルスが唾液に分泌される期間が短くなることで、伝播効率が上昇する可能性がある。
一方、ネッタイシマカは、国内への定着が確認されていないものの、検疫所の調査により、国際空港での侵入が確認されている(厚生労働省, 2025)。また、国外では温帯環境に適応したネッタイシマカの集団が報告されている(楊, 2025)。
3.国外における発生状況について
チクングニア熱は、1952年から1953年にタンザニアにおいて発熱と関節痛を主な症状とする疾病のアウトブレイクとして初めて報告され、この流行における患者及び蚊からチクングニアウイルスが分離された。その後、2000年前後までは、南アフリカ共和国、ジンバブエ、コンゴ民主共和国などサハラ砂漠以南のアフリカ、タイ、カンボジア、インド、インドネシアなどアジア諸国での散発的な発生が報告されていた。
2004年に起きたケニアのインド洋沿岸地域での大規模流行以降、コモロ、フランス領のレユニオン島、モーリシャス、セーシェルといったインド洋島しょ地域へと発生地が拡大した。また、2005年以降、南アジアから東南アジア諸国でも大規模な流行が報告されている。これら地域での流行に伴い、欧州で渡航者による輸入例を発端とした限局的な地域内感染が報告されるようになった。2007年にイタリア北東部、2010年に南フランスで報告されて以降、フランスを中心に複数の地域内感染が報告されているが、いずれも単年で終息し、持続的な流行には至っていない。アメリカ地域では、2013年にカリブ海諸国で報告されて以降、南北アメリカで広く報告されている(Zeller, 2016)。
2025年には、近年症例数が少なかった国も含め、多くの国でチクングニア熱の再流行が確認された。1月1日から9月30日までの間に、世界40カ国から合計445,271件(疑い例263,592例、検査確定例181,679例)のチクングニア熱症例が報告されている。死亡例は155例(致命率0.03%)であった(図1.)。これまでの流行と同様、南アフリカ、インド洋周辺、南アジア、東南アジアからの報告が多くみられている。特に、フランスの海外地域圏であるインド洋のレユニオン島、マヨット島での流行では、関連したフランス本土での地域内感染約800例が2025年に報告されている。欧州地域では、イタリアでも国内感染例が報告されている。
東アジアでは、中国で大規模な国内感染事例が報告された。中国南部ではこれまでも散発的な国内感染例の報告があったが、2025年には輸入例を発端として、9月27日までに広東省で16,452例のチクングニア熱症例が報告されており、特に仏山市と江門市からの報告が多くなっている(WHO, 2025)。欧州も中国もヒトスジシマカが国内感染の媒介に関与したと考えられている。
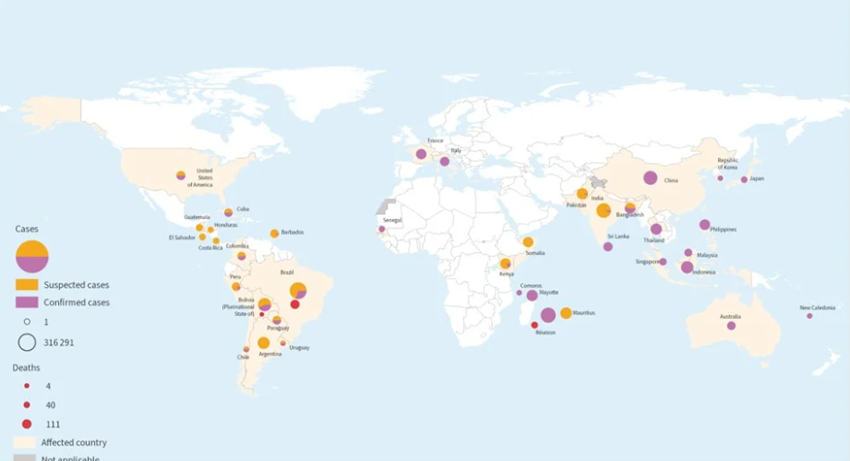
(報告/公表地域別、輸入症例を含む) (WHO. 2025)
4.国内におけるチクングニア熱の発生状況について
我が国では、これまで国内感染例は確認されておらず、すべて海外で感染した輸入症例として届出されている。
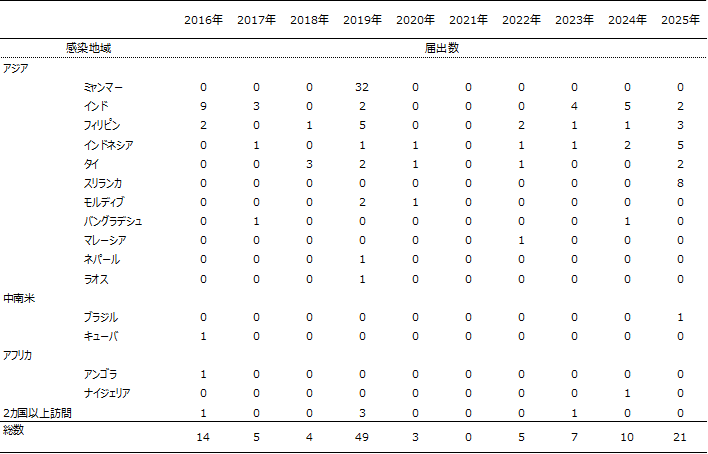
直近10年間(2016年から2025年まで)に診断され、感染症発生動向調査に届出られたチクングニア熱症例は118例(暫定情報)で、いずれも感染地域(推定もしくは確定)は国外であった(表1)。届出時点での死亡例はいなかった。診断年別の届出数は、2016年14例、2017年5例、2018年4例で推移し、2019年に49例と最多であった。2020~2022年は報告数が減少し、特に2021年は届出がなかった。2023年以降は各年で届出があり、2025年は21例であった。
届出られた症例の感染地域はアジア地域が109例(92%)と最多であった。次いで、中南米地域2例(2%)、アフリカ地域2例(2%)とアジア地域以外での感染は少数であった。
アジア地域109例の感染地域としては、ミャンマーが32例と最も多く、次いでインド25例、フィリピン15例の順であった。
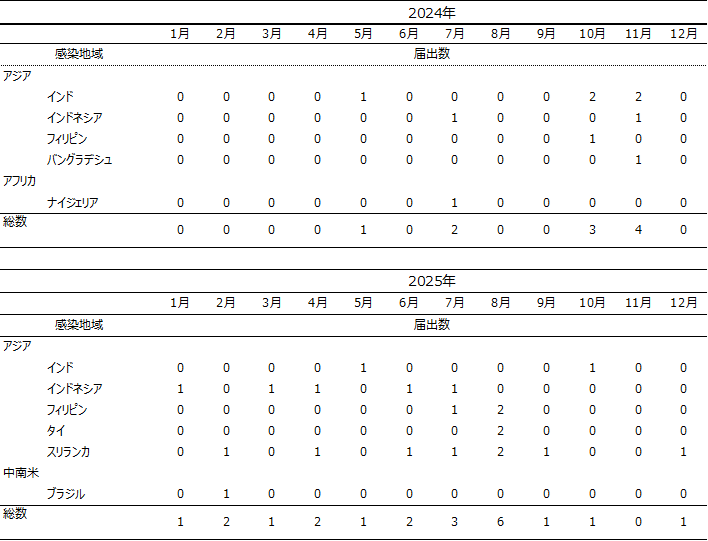
直近2年間(2024年1月から2025年12月まで)の診断月別の届出数の推移を表2に示した。2024年に診断された10例のうち、7例が10月および11月に診断された。2025年は年間を通じて21例が診断され、11月を除くすべての月で症例が診断されており、8月に最多となる6例が診断された。両年ともに感染地域としてインド、インドネシア、フィリピン等を含むアジア地域が大多数を占めた。
チクングニア熱は我が国において年ごとの変動はあるものの、継続的に届出されている。届出された症例はすべて輸入症例であり、感染地域としてアジア地域が大多数であった。
なお、感染症法に基づき届出られたチクングニア熱の直近の報告数においては、感染症発生動向調査週報(IDWR)を参照のこと。
また、チクングニア熱を含む輸入感染症の動向については日本の輸入感染症例の動向についてを参照のこと。
5.リスク評価
- チクングニア熱は、熱帯・亜熱帯地域を中心に世界の広い地域で流行している蚊媒介感染症であり、世界的に報告数が増加傾向にある。また、近年欧州、中国といったこれまでチクングニア熱の地域内流行の報告がなかった地域での一時的な流行が報告されている。チクングニア熱が流行している国・地域においては、渡航者や居住者がチクングニアウイルスに感染する可能性があり、我が国の輸入症例も増加する可能性がある。
- 日本ではこれまでにチクングニア熱の国内感染例は報告されていない。一方で、媒介蚊であるヒトスジシマカが都市部を含めた本州以南に広く分布していることから、夏季には、輸入症例をきっかけとして局所的な感染連鎖が成立し、国内でチクングニアウイルスに感染する可能性がある。国内におけるチクングニア熱の流行を防止するため、港湾や空港におけるネッタイシマカの侵入監視といった媒介蚊対策の継続が重要である。
- 国内において感染環が成立した場合、ヒトスジシマカの成虫が活動する時期には国内での感染伝播が継続する可能性がある。また、今後の温暖化の影響により、感染環が成立する期間が長期化する可能性がある。一方で、温帯地域では冬季に成虫の活動が停止することから、多くの地域においては流行が単年で終息すると想定される。ヒトスジシマカの成虫から卵へウイルスが数世代にわたって垂直感染する現象が実験室内で確認された事例はあるが、温帯地域において冬を経験した越冬後の卵中ウイルス株が次のシーズンで流行をもたらしたという報告は確認されていない。
推奨される対応と予防行動
- チクングニア熱の流行地域に渡航する場合、現地では媒介蚊に刺されないために、長袖のシャツや長ズボンを着用し、素足を避けるなど、肌の露出を避け、肌が露出している部分には虫よけ剤(忌避剤)を使用するとともに、屋内では網戸やエアコン、殺虫剤処理された蚊帳を使用し、蚊の侵入を避ける、といった予防行動が推奨される。 なお、チクングニア熱に対するワクチンは、一部の国で承認されているものの国内で承認されたものはない。
- 流行地に渡航し、発熱、関節痛などチクングニア熱を疑う症状が出た場合は、渡航中・渡航後に関わらず速やかに医療機関を受診し、渡航歴・現地での行動を伝える。また、日本入国時に症状がある場合は検疫官へ申告する。
- 国内の医師は、流行国への渡航があり、発熱、関節痛を主体とした症状のある患者に対して、チクングニア熱を鑑別にあげる必要がある。デング熱及びジカウイルス感染症と臨床的に区別がつきにくいことに注意が必要である。チクングニア熱を含むヤブカ媒介感染症の診断体制の整備が重要である。 チクングニア熱に対する検査診断は行政検査として実施可能であることから、疑った場合は最寄りの保健所に相談の上、適切に検査を行うとともに、診断に至った場合は感染症法に基づく届出を行う必要がある。
- 国内におけるチクングニア熱の流行を防止するため、国内におけるヒトスジシマカの発生状況の監視やヒトスジシマカのシーズンにおける蚊の発生の抑制といった媒介蚊対策の継続が推奨される。
関連項目
国立健康危機管理研究機構 国立感染症研究所 チクングニア熱
国立健康危機管理研究機構 国立感染症研究所 日本の輸入感染症例の動向について
国立健康危機管理研究機構 国立感染症研究所 蚊媒介感染症の診療ガイドライン(第5.1版)
国立健康危機管理研究機構 国立感染症研究所 チクングニア熱媒介蚊対策に関するガイドライン
国立健康危機管理研究機構 国立感染症研究所 デング熱・チクングニア熱・ジカウイルス感染症等の媒介蚊対策<緊急時の対応マニュアル>
国立健康危機管理研究機構 国立感染症研究所 デング熱・チクングニア熱等蚊媒介感染症の対応・対策の手引き 地方公共団体向け
国立健康危機管理研究機構 国立感染症研究所 チクングニアウイルス検査マニュアル Ver.1.1
厚生労働省 感染症情報 蚊媒介感染症
厚生労働省 蚊媒介感染症に関する特定感染症予防指針
厚生労働省 検疫所 チクングニア熱
参考文献
- Ning, X., Xia, B., Wang, J., Gao, R., & Ren, H. (2024). Host-adaptive mutations in Chikungunya virus genome. Virulence, 15(1), 2401985. https://doi.org/10.1080/21505594.2024.2401985
- Disease Outbreak News. Chikungunya virus disease- Global situation. Published 3 Oct. 2025. https://www.who.int/emergencies/disease-outbreak-news/item/2025-DON581.
- Schuffenecker, I., Iteman, I., Michault, A., Murri, S., Frangeul, L., Vaney, M. C., Lavenir, R., Pardigon, N., Reynes, J. M., Pettinelli, F., Biscornet, L., Diancourt, L., Michel, S., Duquerroy, S., Guigon, G., Frenkiel, M. P., Bréhin, A. C., Cubito, N., Desprès, P., Kunst, F., … Brisse, S. (2006). Genome microevolution of chikungunya viruses causing the Indian Ocean outbreak. PLoS medicine, 3(7), e263. https://doi.org/10.1371/journal.pmed.0030263.
- Tsetsarkin, K. A., Vanlandingham, D. L., McGee, C. E., & Higgs, S. (2007). A single mutation in chikungunya virus affects vector specificity and epidemic potential. PLoS pathogens, 3(12), e201. https://doi.org/10.1371/journal.ppat.0030201.
- Zeller, H., Van Bortel, W., & Sudre, B. (2016). Chikungunya: Its History in Africa and Asia and Its Spread to New Regions in 2013-2014. The Journal of infectious diseases, 214(suppl 5), S436–S440. https://doi.org/10.1093/infdis/jiw391
- 楊 超, 比嘉 由紀子. 近年のネッタイシマカの分布動向と温帯気候への適応集団の出現について. IASR Vol. 46 p241-242: 2025年12月号.
- 厚生労働省 健康・生活衛生局 感染症対策部 企画・検疫課. 検疫所ベクターサーベイランスデータ報告書(2024年). 2025年9月. https://www.forth.go.jp/news/000074630.pdf.
- 国立健康危機管理研究機構 国立感染症研究所. 日本の輸入感染症例の動向について.
- 国立健康危機管理研究機構 国立感染症研究所. 感染症発生動向調査週報一覧.
作成
国立健康危機管理研究機構危機管理・運営局
国立感染症研究所

